Для врачей
Полезная информация для специалистов
Полезная информация для специалистов
Атопический дерматит (атопическая экзема) — это часто встречающееся хроническое заболевание кожи, которое прежде всего развивается у младенцев и детей младшего возраста. Атопический дерматит считается типичным представителем патологии, которая в первую очередь характеризуется нарушением барьерной функции кожи.
При лечении данной патологии чрезвычайно важным является стабилизация кожного барьера, которая, согласно международным рекомендациям по лечению атопических заболеваний, включает следующие компоненты:
Кожа пациентов без признаков атопического дерматита клинически характеризуется себостазом. Дефицит филаггрина, структурного белка, который играет ключевую роль в гомеостазе кожи посредством влияния на структуру и функцию эпидермиса, часто ассоциируется с атопическим дерматитом и описывается как его патогенетически значимый фактор (Cabanillas B., Novak N. Atopic dermatitis and filaggrin // Curr Opin Immunol. 2016).
С помощью эвапориметрии можно продемонстрировать, что для клинически интактной кожи пациентов с атопическим дерматитом тоже характерно увеличение трансэпидермальной потери воды (ТЭПВ). ТЭПВ сопровождается расстройством барьерной функции кожи.
Понимание патогенеза заболевания указывает на то, что результатом нарушения кожного барьера может стать воздействие раздражителей, микробов и, прежде всего, аллергенов, проникающих в кожу, что на более поздней стадии приведет к возникновению воспалительной реакции.
Для поддержания целостности кожного барьера необходимы следующие меры:
- восстановление кожного барьера во время обострения атопического дерматита, а также в период отсутствия клинических проявлений;
- защита микробиома, профилактика возникновения обострений атопическогодерматита;
- уменьшение воздействия топических препаратов, содержащих активные ингредиенты (например, стероидов).
Базовые лекарственные средства уже долгое время играют решающую роль во вторичной профилактике атопической экземы, но в последнее время они также играют первостепенную роль в первичной профилактике данной патологии. Два независимых исследования подтвердили предположение о том, что укрепление кожного барьера с момента рождения может препятствовать развитию воспалительного процесса. Новорожденным, которые имели отягощенный семейный анамнез по атопическому дерматиту и в связи с этим находились в группе риска данной патологии, наносили крем на кожу всего тела, за исключением области головы. В дополнение к этому в течение шести месяцев или 32 недель соответственно в зависимости от исследования применяли увлажняющий крем, не содержащий каких-либо активных ингредиентов. В конце исследования рассчитывали снижение относительного риска возникновения атопического дерматита. Расчет делали на основе процентного числа пациентов, имеющих данную патологию в группе лечения, по сравнению с контрольной группой. В обоих исследованиях заболевание развилось у значительно меньшего количества детей в группе применения крема по сравнению с контрольной группой. Снижение относительного риска заболевания составляло 50% в одном исследовании и 32% в другом. Это означает, что у половины или трети детей, у которых, по статистике, должно было бы развиться заболевание, удалось его предотвратить с помощью профилактического лечения. Долгое время не удавалось доказать какой-либо эффект в отношении сенсибилизации аллергенов, и в будущих исследованиях необходимо увеличить период наблюдения за детьми, однако исследования убедительно демонстрируют, что поддержание кожного барьера на ранней стадии за счет использования смягчающих средств является безопасной, недорогой, легкой и эффективной мерой первичной профилактики атопического дерматита (Tetsch L. Entstehung von Allergien verhindern.). Базовая терапия также играет решающую роль в концепции лечения проявлений атопической экземы.
В соответствии с международными рекомендациями по лечению атопического дерматита, оптимальная базовая терапия должна соответствовать трем критериям:
1) подбор типа эмульсии в зависимости от стадии заболевания;
2) наличие активных ингредиентов;
3) отсутствие аллергенов и раздражителей.
Значение базовой терапии согласно международным рекомендациям по лечению атопической экземы:
1) стабилизация кожного барьера во время обострения атопического дерматита, а также в периоды отсутствия клинических проявлений;
2) защита микробиома;
3) профилактика возникновения обострений атопического дерматита;
4) уменьшение воздействия топических препаратов, содержащих активные ингредиенты (например, стероидов).
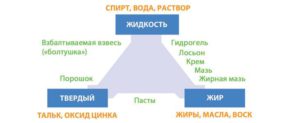
Рисунок 1. Нарушение кожного барьера способствует
прогрессированию аллергических процессов
Частью базовой терапии являются также смягчающие средства типа «масло в воде», «вода в масле» или мази, а также очищающие средства. Очищающие средства (синдеты) готовят кожу для лечения смягчающими средствами. Классификация средств-проводников приведена на рис. 1. Клинически доказана эффективность регулярной терапии, особенно по утрам и вечерам.
Базовые лекарственные препараты, которые используются при атопическом дерматите, должны восстанавливать дефицит содержания влаги в коже и содержания жира. Форма введения базовых лекарственных препаратов основана на состоянии кожи в данный момент.
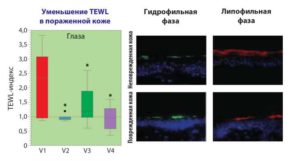
Рисунок 2
В случае обострения атопического дерматита используются препараты типа «масло в воде». Препараты типа «вода в масле» назначаются в случае подострой и хронической экземы и при сухой коже. Клинические исследования профессора Wohlrab (Halle) в сотрудничестве с Charité Berlin показали, что липофильные эмульсии значительно уменьшают ТЭПВ (TEWL) при нарушенной барьерной функции. Запас воды в роговом слое быстро растет, тем самым увеличивая водосвязывающую способность. Состояние кожи нормализуется в течение 14 дней после применения средства. Кроме того, липофильные эмульсии обладают барьерозамещающим эффектом (Wohlrab et al., JDDG, 1610-0379, 2015).
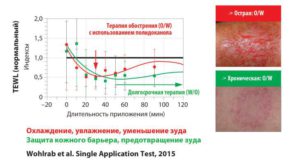
Рисунок 3. Сравнение различных галеновых
систем подтвердило долгосрочные барьер-защитные
эффекты липофильных галеновых систем
В исследовании, проведенном профессором Wohlrab (Wohlrab et al., 2015, неопубликованные результаты, рис. 3), для изучения влияния типа эмульсии сравнивали две формулы — «масло в воде» и «вода в масле».
Касательно снижения ТЭПВ, зависящего от продолжительности аппликации средства, можно сказать следующее:
1) при применении гидрофильного препарата достигается более быстрый гидратирующий эффект уже через 30 минут;
2) липофильный препарат достигает своего максимального уровня медленнее, однако его эффект продолжался еще несколько часов.
Защитное влияние на кожный барьер у препарата типа «вода в масле» выше, чем у препарата типа «масло в воде». Согласно международным рекомендациям, базовый уход составляет до 1000 г в месяц. Липофильные эмульсии более эффективны в использовании, лучше диспергируются и более экономичны. Поэтому они предпочтительны для длительного лечения.
Вывод: липофильные средства показаны для подострого и хронического состояния кожи, а гидрофильные препараты предпочтительны в период обострения заболевания. В случае хронического зуда использование обоих типов эмульсии является эффективным. Согласно рекомендациям по хроническому зуду, охлаждающие эмульсии, содержащие полидоканол и глицерин, рассматриваются как эффективные средства для лечения острого зуда. Однако для базовой терапии и профилактики зуда следует использовать средства, оказывающие защитный эффект на кожный барьер. Защитный барьерный эффект может быть легче достигнут путем применения липофильной основы.
Комбинация обоих эмульсионных форм, например, была реализована в средстве ALLERGIKA®-Sensitive Duo (гидролосьон для чувствительной кожи ALLERGIKA® + липолосьон для чувствительной кожи ALLERGIKA®), активными ингредиентами которого выступают полидоканол, глицерин, бисаболол и витамин Е.
Масло примулы вечерней с высоким содержанием гамма-линоленовой кислоты является полезным дополнением к базовым лекарственным препаратам. Клинические исследования показывают, что хорошие результаты могут быть достигнуты при использовании 20% масла примулы вечерней.
В дополнение к типу эмульсии огромную роль в применении базовых лекарственных средств играют активные препараты, выписываемые врачом. Мочевина и глицерин обеспечивают гидратацию кожи как естественные увлажняющие факторы (NMF). У младенцев и маленьких детей использование глицерина должно быть приоритетным по сравнению с применением мочевины, поскольку мочевина может вызвать раздражение кожи из-за своего раздражающего эффекта. Глицерин оказывает много разных положительных эффектов в отношении кожного барьера. Масло примулы вечерней с высоким содержанием гамма-линоленовой кислоты является полезным дополнением к базовым лекарственным средствам.
Рисунок 4
Важность микробиома кожи является предметом текущих исследований, а в случае атопического дерматита продемонстрированы значительные различия в его составе по сравнению с пациентами со здоровой кожей, а также у больных с псориазом (Drago L. et al. Skin microbiota of first cousins affected by psoriasis and atopic dermatitis // Clin. Mol. Allergy. 2016 Jan 25; 14: 2). В соответствии с этим регулярная базовая терапия активными веществами для укрепления барьера кожи также способствует стабилизации микробиома. Поскольку препараты для базовой терапии, например ALLERGIKA®, используются в течение длительного периода времени, они не должны содержать раздражающие или аллергенные ингредиенты. Это особенно касается ароматизаторов, красителей, консервантов (в том числе парабенов) и натуральных аллергенов. Лечение экземы кожи век представляет собой особую дерматологическую проблему. Местная терапия никогда не должна проводиться без адъювантной базовой терапии. Было доказано, что липофильные средства обеспечивают поддержку в укреплении кожного барьера. Крем для век ALLERGIKA® является одним из немногих липофильных средств (рис. 4).
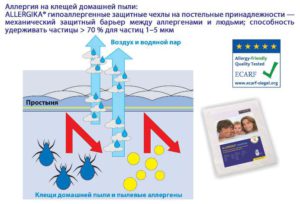
Рисунок 5
В случае атопического дерматита одежда играет важную роль как провокационный раздражающий фактор (Mobolaji-Lawal M., Nedorost S. The role of textiles in dermatitis: an update // Curr. Allergy Asthma Rep. 2015. 15: 17).
Для младенцев и детей младшего возраста специальный комбинезон для защиты кожи является подходящим текстильным изделием для предотвращения инфицирования кожи ввиду ее повреждения из-за расчесывания (например, защитный «человечек» DERMIFANT® при атопическом дерматите — хлопчатобумажный комбинезон).
Поскольку клещи домашней пыли являются основным аллергеном и провокационным фактором в развитии атопического дерматита, текстильная защита постели от пылевых клещей с использованием разного рода наматрасников, наволочек и другого защитного текстиля, например, защитных гипоаллергенных чехлов на постельные принадлежности ALLERGIKA®, является важным компонентом концепции лечения (Ricci G. et al. Effect of house dust mite avoidance measures in children with atopic dermatitis // Br. J. Dermatol. 2000, 143: 379-384).
В случае нарушений барьерной функции кожи рекомендуется ежедневное использование базовых лечебных средств (смягчающих и очищающих средств). Они помогают сэкономить на использовании стероидов и предотвратить возникновение экземы. Согласно рекомендациям по лечению атопического дерматита:
1) тип эмульсии должен соответствовать состоянию кожи (острый процесс — гидрофильные средства; подострый/хронический процесс — липофильные средства и мазь);
2) смягчающие средства должны содержать активный ингредиент, укрепляющий барьерную функцию кожи;
3) не содержать аллергенов и раздражителей.
В повседневной практике могут использоваться различные средства-проводники.
При разработке новых смягчающих средств необходимо сосредоточить внимание на липофильных типах эмульсии. Таким образом, цель состоит в разработке современных продуктов для наружного применения с низким уровнем жира, но являющихся галеновыми системами «вода в масле».
Высокое содержание воды (70–85 %) и активные ингредиенты должны укреплять кожный барьер и восстанавливать естественный микробиом. Тип эмульсии становится все более важным фактором для комплайенса: современные средства-проводники с косметическими свойствами композиции «масло в воде», но дерматологическими свойствами композиции «вода в масле». Несмотря на отличные свойства, в настоящее время существует лишь ограниченный выбор липофильных средств-проводников, доступных для дерматологов и педиатров, особенно лосьонов.
Comments are closed.